Rwa kulszowa
Wprowadzenie
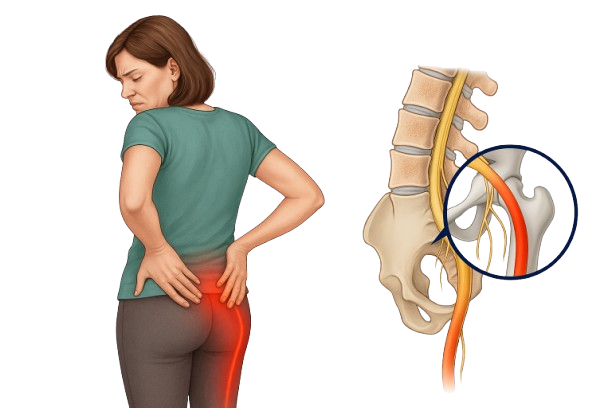
Rwa kulszowa to promieniujący ból lub parestezje wzdłuż przebiegu nerwu kulszowego, od dolnej części pleców lub pośladka do jednej lub obu nóg lub do powiązanego korzenia nerwu lędźwiowo-krzyżowego. Chociaż powszechnie określa się każdy ból dolnej części pleców lub korzeniowy ból nogi mianem rwy kulszowej, należy pamiętać, że rwa kulszowa wiąże się z bólem bezpośrednio wynikającym z patologii nerwu kulszowego lub korzenia kulszowego. Objawy rwy kulszowej mogą wynikać z patologii występującej w dowolnym miejscu przebiegu nerwu kulszowego, a najczęstszą przyczyną jest przepuklina krążka międzykręgowego w odcinku lędźwiowym kręgosłupa. U starszych pacjentów objawy rwy kulszowej mogą być spowodowane zwężeniem kanału kręgowego w odcinku lędźwiowym kręgosłupa.
Rwa kulszowa to rozpoznanie kliniczne oparte na obecności promieniującego bólu w jednej nodze, z towarzyszącymi lub nie towarzyszącymi deficytami neurologicznymi w postaci parestezji i osłabienia mięśni. Ból rwy kulszowej często nasila się podczas zginania kręgosłupa lędźwiowego, skręcania, zginania lub kaszlu.
Anatomia
Nerw kulszowy składa się z korzeni nerwowych od L4 do S3, które zbiegają się w miednicy, tworząc nerw kulszowy. Z średnicą do 2 cm, nerw kulszowy jest bez wątpienia największym nerwem w ciele.
Nerw kulszowy zapewnia bezpośrednią funkcję ruchową mięśniom kulszowo-goleniowym, przywodzicielom kończyn dolnych oraz pośrednią funkcję ruchową mięśni łydki, przednim mięśniom podudzia i niektórym mięśniom stopy.
Pośrednio, poprzez swoje gałęzie końcowe, nerw kulszowy zapewnia czucie w tylnej i bocznej części podudzia, a także w stopie podeszwowej.
Etiologia
Każdy stan, który może strukturalnie wpływać na nerw kulszowy lub uciskać go, może powodować objawy rwy kulszowej.
Uraz nerwu kulszowego może również powodować objawy rwy kulszowej (takie jak ból, osłabienie mięśni i parestezje) i jest zazwyczaj spowodowany urazem (uciskiem, rozciągnięciem lub przecięciem), a nie uciskiem lub podrażnieniem nerwu.
Przyczyny rwy kulszowej można podzielić na rdzeniowe, pozakręgowe lub jatrogenne:
Przyczyny rdzeniowe:
-
Zwężenie kanału kręgowego (spowodowane chorobami zwyrodnieniowymi kości, urazem, chorobą zapalną)
-
Kręgozmyk
-
Przepuklina lub uwypuklenie krążka międzykręgowego w odcinku lędźwiowym
-
Guz kręgosłupa lub okolic kręgosłupa (nowotwory złośliwe, krwiak lub ropień nadtwardówkowy)
Przyczyny pozakręgowe:
-
Zespół mięśnia gruszkowatego
-
Ciąża
-
Radikulopatia lędźwiowa
-
Guzy miednicy
-
Uraz nogi
Przyczyny jatrogenne:
-
Bezpośredni uraz chirurgiczny
-
Nieprawidłowe ułożenie podczas znieczulenia
-
Wstrzyknięcie substancji neurotoksycznych
-
Opaski uciskowe
-
Opatrunki, gipsy lub źle dopasowane wkładki ortopedyczne
-
Promieniowanie
Epidemiologia
-
Roczna zapadalność od 1% do 5%
-
Zapadalność w ciągu życia zgłaszana od 10% do 40%
-
Brak przewagi płci
-
Szczyt zapadalności występuje u pacjentów w czwartej dekadzie życia
-
Rzadko występuje przed 20. rokiem życia (chyba że w wyniku urazu)
Nie stwierdzono związku z wysokością ciała, z wyjątkiem grupy wiekowej 50–60 lat
Zwiększona zapadalność u osób o złym stanie zdrowia ogólnego (w tym z chorobami współistniejącymi i paleniem tytoniu) oraz z czynnikami psychologicznymi, takimi jak depresja
Aktywność fizyczna zwiększa zapadalność u osób z wcześniejszymi objawami rwy kulszowej i zmniejsza u osób bez wcześniejszych objawów. Predyspozycje zawodowe wykazano u operatorów maszyn, kierowców ciężarówek oraz w zawodach, w których pracownicy są narażeni na niewygodne pozycje fizyczne lub obciążenia fizyczne kręgosłupa, takie jak wibracje.
Objawy kliniczne
Pacjenci z rwą kulszową mogą zgłaszać objawy neurologiczne, takie jak:
-
Ból korzeniowy w okolicy korzenia nerwu lędźwiowo-krzyżowego
-
Upośledzenie/zaburzenia czucia, takie jak uczucie gorąca i zimna, mrowienia/pieczenia w nogach lub drętwienia
-
Osłabienie mięśni - stan zaawansowany
-
Upośledzenie odruchów - stan zaawansowany
-
Zaburzenia chodu - stan zaawansowany
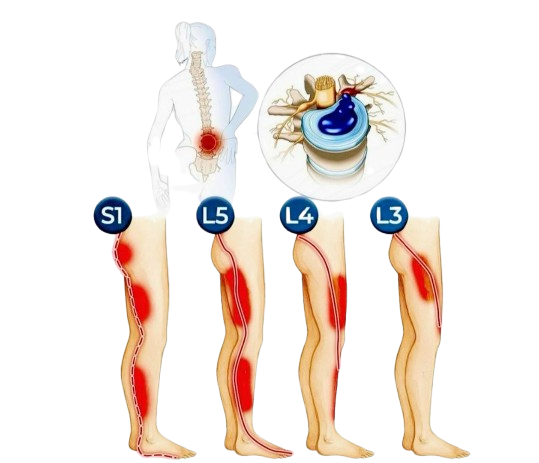
Objawy rwy kulszowej, takie jak parestezje lub dyzestezje (nieprzyjemne, nienormalne doznania czuciowe), oraz obrzęk kończyn dolnych, mogą się różnić w zależności od tego, który nerw jest dotknięty.
-
L4: W przypadku ucisku lub podrażnienia nerwu L4 pacjent odczuwa ból, mrowienie i drętwienie uda. Pacjent odczuwa również osłabienie podczas prostowania nogi i może mieć osłabiony odruch kolanowy.
-
L5: W przypadku ucisku lub podrażnienia nerwu L5 ból, mrowienie i drętwienie mogą promieniować do stopy i palucha.
-
S1: W przypadku ucisku lub podrażnienia nerwu S1 pacjent odczuwa ból, mrowienie i drętwienie zewnętrznej części stopy. Pacjent odczuwa również osłabienie podczas unoszenia pięty nad podłoże i stania na palcach. Odruch skokowy może być osłabiony.
Diagnostyka różnicowa
Dokładna lista objawów różnicowych jest ważna przy rozważaniu diagnozy rwy kulszowej i powinna obejmować:
-
Przepuklinę krążka międzykręgowego w odcinku lędźwiowo-krzyżowym kręgosłupa
-
Zespół ogona końskiego
-
Skurcz mięśni
-
Ucisk korzeni nerwowych
-
Ropień nadtwardówkowy
-
Krwiak nadtwardówkowy
-
Guz
-
Choroba Pottsa, znana również jako gruźlica kręgosłupa
-
Zespół mięśnia gruszkowatego
Ocena
Rwa kulszowa jest najczęściej diagnozowana na podstawie:
Wywiadu:
Skargi na promieniujący ból w nodze, który przebiega zgodnie z dermatomem
-
Ból zazwyczaj promieniuje poniżej kolana, do stopy
-
Pacjenci skarżą się na ból dolnej części pleców, który zazwyczaj jest mniej nasilony niż ból nogi
-
Pacjenci mogą również zgłaszać objawy czuciowe.
Badania specjalne:
Specjaliści powinni zawsze zwracać uwagę na sygnały ostrzegawcze i pytać o nie podczas diagnozowania rwy kulszowej lub u pacjentów z bólem dolnej części pleców. Pacjenci z objawami zatrzymania moczu lub zmniejszonym napięciem zwieracza odbytu powinni zostać pilnie skierowani na konsultację do celów badawczych, ponieważ sugeruje to zespół ogona końskiego.
Test Lasègue'a
Nazywany również testem unoszenia wyprostowanej nogi (SLR), jest najczęściej wykonywanym badaniem fizykalnym w diagnostyce rwy kulszowej i przepukliny krążka międzykręgowego w odcinku lędźwiowym kręgosłupa. SLR jest uważany za dodatni, gdy wywołuje promieniujący ból wzdłuż przebiegu nerwu kulszowego i poniżej kolana, w zakresie od 30 do 70 stopni zgięcia stawu biodrowego. Badania nad jego zdolnością do diagnozowania przepukliny krążka międzykręgowego w odcinku lędźwiowym kręgosłupa wykazują wysoką czułość, ale niską swoistość.
Test Bragarda
Test Bragarda jest modyfikacją SLR, w której zgięcie grzbietowe stawu skokowego jest stosowane na końcu SLR. Zgięcie grzbietowe zmniejsza kąt SLR, przy którym test jest dodatni i może być stosowany do różnicowania objawów nerwowych od objawów mięśniowo-szkieletowych.
Test cięciwy
Znany również jako test kompresji podkolanowej lub objaw rozciągnięcia nerwu piszczelowego tylnego. Pacjenta można badać w pozycji siedzącej lub leżącej. Badający zgina kolano i uciska dół podkolanowy, wywołując rwę kulszową. Niektórzy badający wykonują to po SLRT, zginając kolano w celu złagodzenia bólu pośladka. Ból można odtworzyć poprzez szybkie szarpnięcie nerwu piszczelowego tylnego w dole podkolanowym.
Badania obrazowe:
Można je stosować, jeśli ból utrzymuje się dłużej niż 12 tygodni lub u pacjenta rozwijają się postępujące deficyty neurologiczne
Przeglądowe zdjęcia rentgenowskie kręgosłupa lędźwiowo-krzyżowego mogą być pomocne w ocenie złamania lub spondylolizy.
W przypadku ujemnych wyników zdjęć rentgenowskich można wykonać tomografię komputerową bez kontrastu w celu oceny złamania.
W przypadkach, gdy występuje deficyt neurologiczny lub podejrzewa się efekt masy, standardem postępowania w celu ustalenia przyczyny bólu i wykluczenia pilnej patologii chirurgicznej jest natychmiastowe wykonanie rezonansu magnetycznego
Postępowanie
Większość pacjentów z czasem poprawia się dzięki leczeniu zachowawczym, obejmujące ćwiczenia fizyczne, terapię manualną i leczenie bólu
-
Farmakoterapia: krótkotrwała kuracja doustnymi NLPZ; opioidowe i nieopioidowe leki przeciwbólowe; leki zwiotczające mięśnie; leki przeciwdrgawkowe w leczeniu bólu neurogennego; miejscowe zastrzyki kortykosteroidów.
-
Ocena chirurgiczna: w przypadku braku poprawy po 6-8 tygodniach leczenia zachowawczego można rozważyć ocenę nieprawidłowości strukturalnych, takich jak przepuklina krążka międzykręgowego, krwiak nadtwardówkowy, ropień nadtwardówkowy lub guz. Jedno z badań wykazało, że chociaż leczenie to może przyspieszyć rekonwalescencję, jego efekt jest podobny do leczenia zachowawczego po roku].
Zarządzanie fizjoterapią
Fizjoterapia
-
W większości przypadków rwy kulszowej preferowane jest leczenie zachowawcze. Dowody nie wskazują na wyższość jednej metody leczenia nad drugą
-
Edukacja pacjenta: obejmuje informacje na temat charakteru bólu dolnej części pleców, porady dotyczące technik samoopieki i zachęcanie do kontynuowania normalnej aktywności.
Promowanie technik samoopieki, takich jak:
-
stosowanie ciepłych lub zimnych okładów w celu łagodzenia bólu i zmniejszenia stanu zapalnego
-
unikanie czynności prowokujących ból lub długotrwałego siedzenia/stania
-
Regularne zmiany pozycji, np. z siedzenia na stanie
-
ćwiczenie prawidłowej postawy wyprostowanej
-
stosowanie odpowiednich technik podnoszenia
Ćwiczenia:
-
ćwiczenia wzmacniające mięśnie głębokie, delikatne rozciąganie odcinka lędźwiowego kręgosłupa i mięśni dwugłowych uda, regularne, lekkie ćwiczenia, takie jak chodzenie, pływanie lub aquaterapia
-
Terapia manualna: manipulacja kręgosłupa, mobilizacja lub techniki tkanek miękkich, takie jak masaż – stosowane w połączeniu z ćwiczeniami i edukacją pacjenta
Uwagi końcowe
Istnieje wiele przyczyn rwy kulszowej, a schorzenie to najlepiej leczyć przy udziale zespołu specjalistów, w którego skład wchodzi ortopeda, fizjoterapeuta, neurolog, specjalista leczenia bólu.
Kluczem do leczenia rwy kulszowej jest edukacja pacjenta. W większości przypadków rwy kulszowej najlepiej jest leczyć zachowawczo. Specjaliści powinni zachęcać pacjentów do utraty wagi, rzucenia palenia i zapisania się na fizjoterapię. Leczenie w łóżku powinno być ograniczone. Farmaceuta powinien ostrzec pacjenta przed stosowaniem leków na receptę, aby uniknąć uzależnienia i innych działań niepożądanych. Operację należy przeprowadzać tylko wtedy, gdy metody zachowawcze zawiodły. Regularne ćwiczenia są niezbędne.
Gabinet Fizjoterapii i Masażu REHADEGIS
os. Bolesława Chrobrego 38/150 PARTER 60-681 Poznań – Piątkowo
Telefon: 794 043 717
Email: lukasz.degis@gmail.com